Nejběžnějšími příčinami bederní bolesti jsou nemoci páteře, především degenerativní dystrofická (osteochondrosis, deformany spondylózy) a přehnané zadní svaly. Kromě toho různá onemocnění břišních a pánevních orgánů, včetně nádorů, mohou způsobit stejné příznaky jako herniovaný disk, který komprimuje kořen páteře.
Není náhodou, že se tito pacienti obrací nejen na neurology, ale také na gynekology, ortology, urology a především především na místní nebo rodinné lékaře.
Etiologie a patogeneze bederní bolesti
Podle moderních myšlenek jsou nejčastější příčiny bederní bolesti:
- Patologické změny v páteři, především degenerativní dystrofické;
- Patologické změny ve svalů, nejčastěji myofasciální syndrom;
- Patologické změny v břišních orgánech;
- Nemoci nervového systému.
Rizikové faktory pro bederní bolest jsou:
- těžká fyzická aktivita;
- nepříjemné pracovní držení těla;
- zranění;
- chlazení, ponory;
- zneužívání alkoholu;
- deprese a stres;
- Onemocnění profesních onemocnění spojených s expozicí vysokým teplotám (zejména v horkých obchodech), radiační energií, náhlé teplotní kolísání a vibracemi.
Mezi obratlovci bederní bolesti jsou:
- kořenová ischemie (diskogenní radikální syndrom, diskogenní radikulopatie), která je výsledkem komprese kořene herniací;
- Reflexní svalové syndromy, jejichž příčinou mohou být degenerativní změny v páteři.
Různé funkční poruchy bederní páteře mohou hrát určitou roli při výskytu bolesti zad, když se kvůli nesprávnému držení těla vyskytují bloky meziobratlových kloubů a jejich mobilita je narušena. V kloubech umístěných nad a pod blokem se vyvíjí kompenzační hypermobilita, což vede ke svalovému křeči.
Známky akutní komprese páteřního kanálu
- otupělost perineální oblasti, slabost a necitlivost nohou;
- udržení močení a defekace;
- Při kompresi míchy je pozorováno pokles bolesti, následovaný pocitem necitlivosti v pánevním opasku a končetinách.
Bederní bolest v dětství a dospívání je nejčastěji způsobena abnormalitami ve vývoji páteře. Spinální bifida (spina bifida) se vyskytuje u 20% dospělých. Po vyšetření je odhalena hyperpigmentace, mateřské znaky, roztroušené jizvy a hyperkeratóza kůže v bederní oblasti. Někdy jsou zaznamenány inkontinence moči, trofické poruchy a slabost v nohou.
Bederní bolest může být způsobena bederizací - přechodem obratle S1 ve vztahu k bederní páteři - a sakralizaci - připojení obratle L5 k síti. Tyto anomálie jsou tvořeny kvůli individuálním charakteristikám vývoje příčných procesů obratlů.
Nosologické formy
Téměř všichni pacienti si stěžují na bolest v dolní části zad. Toto onemocnění se projevuje především zánětem nízko pohybujících se kloubů (meziobratlové, nákladověkovské, lumbosakrální klouby) a páteřních vazy. Postupně se v nich vyvíjí osifikace, páteř ztrácí pružnost a funkční mobilitu, stává se jako bambusová tyč, křehká a je snadno zraněna. Ve stadiu výrazných klinických projevů nemoci, mobility hrudníku během dýchání a v důsledku toho zásadní kapacita plic výrazně snižuje, což přispívá k rozvoji řady plicních onemocnění.
Páteřní nádory
Rozlišuje se mezi benigními a maligními nádory, primárně pocházející z páteře a metastatického. Benigní nádory páteře (osteochondrom, chondrom, hemangiom) jsou někdy klinicky asymptomatické. U hemangiomu může dojít k zlomenině páteře i s menšími vnějšími vlivy (patologická zlomenina).
Maligní nádory, většinou metastatické, pocházejí z prostaty, dělohy, prsu, plic, nadledvinek a dalších orgánů. Bolest v tomto případě se vyskytuje mnohem častěji než u benigních nádorů - obvykle přetrvávající, bolestivé, intenzivní s nejmenším pohybem, zbavující pacienty o odpočinku a spánku. Charakterizováno progresivním zhoršením stavu, zvýšením obecného vyčerpání a výraznými změnami krve. Rentgenové paprsky, počítačová tomografie a zobrazování magnetická rezonance mají velký význam pro diagnózu.
Osteoporóza
Hlavní příčinou onemocnění je snížení funkce endokrinních žláz v důsledku nezávislého onemocnění nebo na pozadí obecného stárnutí těla. Osteoporóza se může vyvíjet u pacientů, kteří užívají hormony, aminazin, léky proti tuberkulóze a tetracyklin po dlouhou dobu. Radikulární poruchy doprovázejí bolest zad v důsledku deformace meziobratlové foraminy a poruchy páteře (myelopatie) vznikají v důsledku komprese radikulomedulární tepny nebo obratlové zlomeniny, dokonce i po drobných zraněních.
Myofasciální syndrom
Myofasciální syndrom je hlavní příčinou bolesti zad. Může se vyskytnout v důsledku nadměrného vysídlení (během těžké fyzické aktivity), nadměrné roztažení a modřin svalů, nefyziologické držení během práce, reakci na emoční stres, zkrácení jedné nohy a dokonce i plochých nohou.
Myofasciální syndrom je charakterizován přítomností tzv. „Spouštěcích“ zón (spouštěcí body), přičemž tlak způsobuje bolest, často vyzařující do sousedních oblastí. Kromě syndromu myofasciální bolesti může být příčinou bolesti také zánětlivá svalová onemocnění - myositida.
Bederní bolest se často vyskytuje v důsledku onemocnění vnitřních orgánů: žaludeční a duodenální vředy, pankreatitida, cholecystitida, urolitiáza atd. Mohou být vysloveny a napodobovat obraz Lumbago nebo diskogenní lumbosakrální radiculitidy. Existují však také jasné rozdíly, díky nimž je možné odlišit odkazovanou bolest od bolesti vyplývající z nemocí periferního nervového systému, což je způsobeno příznaky základního onemocnění.
Klinické příznaky bederní bolesti
Nejčastěji se dochází k bederní bolesti ve věku 25 až 44 let. Existují akutní bolesti, které zpravidla vydrží, 2–3 týdny a někdy až 2 měsíce a chronické bolesti - po dobu 2 měsíců.
Kompresní radikulární syndromy (diskogenní radikulopatie) se vyznačují náhlým nástupem, často po těžkém zvedání, náhlém pohybu nebo podchlazení. Příznaky závisí na umístění léze. Výskyt syndromu je založen na kompresi kořene herniovaným diskem, který se vyskytuje v důsledku degenerativních procesů usnadněných statickými a dynamickými zatíženími, hormonálními poruchami a zraněním (včetně mikrotraumatizace páteře). Patologický proces nejčastěji zahrnuje oblasti kořenů páteře od dura mater po meziobratlové foramen. Kromě herniace disku, růst kostí, změny jizvy v epidurální tkáni a hypertrofied ligamentum flavum mohou být zapojeny do traumatu kořenů.
Horní bederní kořeny (L1, L2, L3) jsou zřídka ovlivněny: nezohledňují ne více než 3% všech bederních radikulárních syndromů. Kořen L4 je ovlivněn dvakrát častěji (6%), což způsobuje charakteristický klinický obraz: mírná bolest podél vnitřního zpomalení a předního povrchu stehna, mediální povrch nohy, parestézie (pocit necitlivosti, pálení, procházení) v této oblasti; Mírná slabost svalu čtyřhlavého svalu. Reflexy kolena jsou zachovány a někdy dokonce zvyšují. Kořen L5 je nejčastěji ovlivněn (46%). Bolest je lokalizována v bederních a gluteálních oblastech, podél vnějšího povrchu stehna, povrchu předního vnějšího dolního nohy dolů k noze a III-V prstů. Často je doprovázena snížením citlivosti kůže předního vnějšího povrchu nohy a v síle v extensorových svalech třetí na páté prsty. Pacient považuje za obtížné stát na patě. S dlouhodobou radikulopatií se vyvíjí hypotrofie předního svalu tibialis. Kořen S1 je také často ovlivněn (45%). V tomto případě bolest v dolní části zad vyžije podél vnějšího zadního povrchu stehna, vnějšího povrchu dolní nohy a nohy. Vyšetření často odhaluje hypalgezii zadního vnějšího povrchu nohy, sníženou sílu tricepsového svalu a flexorů špičky. Pro takové pacienty je obtížné stát na nohou. Dochází ke snížení nebo ztrátě Achillova reflexu.
Obratlogenní syndrom bederního reflexu
Může to být akutní nebo chronické. Akutní bederní bolest (LBP) (Lumbago, „Lumbago“) se vyskytuje během několika minut nebo hodin, často najednou v důsledku nepříjemných pohybů. Periercing, střelba (jako elektrický šok) Bolest je lokalizována po celé dolní části zad, někdy vyzařující do oblasti iliac a hýždí, ostře zesiluje, když kašel, kýchání a klesá, když leží, zejména pokud pacient najde pohodlnou polohu. Pohyb v bederní páteři je omezený, bederní svaly jsou napjaté, což způsobuje Lasegueův příznak, často bilaterální. Pacient tedy leží na zádech s nataženými nohama. Lékař současně ohýbá postiženou nohu u kolenních a kyčelních kloubů. To nezpůsobuje bolest, protože s touto polohou nohy je nemocný nerv uvolněný. Potom lékař, který nechává nohu ohnutou na kyčle-femorálním kloubu, ji začne narovnat na koleni, čímž způsobuje napětí na sedacím nervu, což dává intenzivní bolest. Akutní lumbodynia obvykle trvá 5-6 dní, někdy méně. První útok končí rychleji než následující. Opakované útoky Lumbago mají tendenci se vyvíjet na chronický LBP.
Atypická bolest dolní části zad
Existuje řada klinických příznaků, které jsou atypické pro bolest zad způsobené degenerativními změnami v páteři nebo myofasciálním syndromu. Tyto značky zahrnují:
- vzhled bolesti v dětství a dospívání;
- Zranění zad krátce před nástupem bolesti dolní části zad;
- Bolest zad doprovázená horečkou nebo příznaky intoxikace;
- páteř;
- konečník, vagina, obě nohy, bolest pásu;
- Spojení bolesti zad s jídlem, defekací, sexuálním stykem, močením;
- Nekologická patologie (amenorea, dysmenorrhea, vaginální výtok), která se objevila na pozadí bolesti dolní části zad;
- zvýšená bolest v dolní části zad v horizontální poloze a snížila se ve vertikální poloze (Razdolský příznak, charakteristický pro nádorový proces v páteři);
- neustále zvyšující bolest za jeden až dva týdny;
- končetiny a vzhled patologických reflexů.
Metody vyšetření
- vnější vyšetření a palpace bederní oblasti, identifikace skoliózy, svalového napětí, bolesti a spouštěcích bodů;
- Stanovení rozsahu pohybu v bederní páteři, oblasti plýtvání svalů;
- zkoumání neurologického stavu; Stanovení příznaků napětí (Lassegue, Wasserman, Neri). [Studie příznaku Wassermana: Ohýbání nohy u kolenního kloubu v pacientovi v náchylné poloze způsobuje bolest ve stehně. Studie Neriho symptomu: ostré ohýbání hlavy k hrudi pacienta ležícím na zádech s rovnými nohama způsobuje akutní bolest v dolní části zad a podél sedacího nervu];
- studium stavu citlivosti, reflexní koule, svalového tonu, vegetativních poruch (otok, změny v barvě, teplotě a vlhkosti kůže);
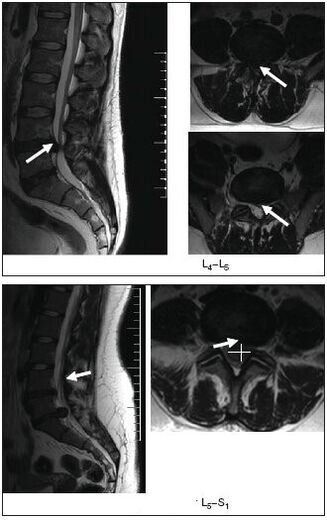
- Radiografie, počítačová nebo magnetická rezonance zobrazení páteře.
MRI je obzvláště informativní
- ultrazvukové vyšetření pánevních orgánů;
- gynekologické vyšetření;
- V případě potřeby se provádějí další studie: mozková tekutina, krev a moč, sigmoidoskopie, kolonoskopie, gastroskopie atd.
Zacházení
Akutní bolest zad nebo exacerbace obratlových nebo myofasciálních syndromů
Nediferencovaná léčba. Jemný motorový režim. V případě silné bolesti v prvních dnech, odpočinku v posteli a potom chůze po berlích, aby vyložila páteř. Postel by měla být tvrdá a pod matraci by měla být umístěna dřevěná deska. Pro teplo se doporučuje vlněný šátek, elektrická topná podložka a pytle vyhřívaného písku nebo soli. Masti mají prospěšný účinek: finalgon, tygr, kapsin, diclofenac atd., Stejně jako hořčičné omítky a pepřová omítka. Doporučuje se ultrafialové ozáření v erytemálních dávkách, pijavice (s ohledem na možné kontraindikace) a zavlažování bolestivé oblasti ethylchloridem.
Elektrické postupy mají analgetický účinek: Transcutánní elektroanalgesie, sinusové modulované proudy, diadynamické proudy, elektroforéza s novokainem atd. Použití reflexologie (akupunktura, laserová terapie, kauterizace) je; blokády novokainu, tlaková masáž spouštěcích bodů.
Lékařská terapie zahrnuje analgetika, NSAID; uklidňující a/nebo antidepresiva; léky, které snižují svalové napětí (svalové relaxanty). V případě arteriální hypotenze by měl být tizanidin předepsán s velkou opatrností díky jeho hypotenznímu účinku. Pokud je podezření na otoky kořenů páteře, jsou předepsány diuretika.
Hlavními analgetická léčiva jsou NSAID, které jsou často používány nekontrolovaně, když se bolest zintenzivňuje nebo se opakuje. Je třeba poznamenat, že dlouhodobé používání NSAID a analgetik zvyšuje riziko komplikací tohoto typu terapie. V současné době existuje velký výběr NSAID. U pacientů trpících bolestí v páteři, kvůli dostupnosti, účinnosti a nižší pravděpodobnosti vedlejších účinků (gastrointestinální krvácení, dyspepsie), jsou preferovanými „neselektivními“ léky diclofenac 100–150 mg/den. Orálně, intramuskulárně, rektálně, lokálně, ibuprofen a ketoprofen orálně 200 mg a lokálně, a mezi „selektivními“ - meloxicam orálně 7,5–15 mg/den, nimsulid orálně 200 mg/den.
Při léčbě NSAID se mohou vyskytnout vedlejší účinky: nevolnost, zvracení, ztráta chuti k jídlu, bolest v epigastrické oblasti. Možný ulcerogenní účinek. V některých případech může dojít k ulceraci a krvácení v gastrointestinálním traktu. Kromě toho jsou zaznamenány bolesti hlavy, závratě, ospalost a alergické reakce (kožní vyrážka atd.). Léčba je kontraindikována pro ulcerativní procesy v gastrointestinálním traktu, těhotenství a kojení. Aby se zabránilo a snižovalo dyspeptické příznaky, se doporučuje brát NSAID během jídla nebo po jídle a pít mléko. Kromě toho, přičemž NSAID, když se bolest zvyšuje spolu s dalšími léky, které pacient užívá k léčbě souběžných onemocnění, vede, jak je pozorováno při dlouhodobé léčbě mnoha chronických onemocnění, ke snížení dodržování léčby a v důsledku toho nedostatečná účinnost terapie.
Moderní metody konzervativní léčby proto zahrnují povinné užívání léků, které mají chondroprotektivní, chondrostimulační účinky a mají lepší terapeutický účinek než NSAID. Druh teraflex-příručka plně splňuje tyto požadavky, což je alternativa k NSAID pro mírnou až střední bolest. Jedna kapsle léčiva Teraflexed-přídavky obsahuje 250 mg glukosaminu sulfátu, 200 mg chondroitinu sulfátu a 100 mg ibuprofenu. Chondroitin sulfát a glukosamin se účastní biosyntézy pojivové tkáně, pomáhají zabránit procesům destrukce chrupavky a stimulovat regeneraci tkáně. Ibuprofen má analgetické, protizánětlivé a antipyretické účinky. K mechanismu účinku dochází v důsledku selektivního blokování cyklooxygenázy (COX typu 1 a 2), hlavního enzymu v metabolismu kyseliny arachidonové, což vede ke snížení syntézy prostaglandinů. Přítomnost NSAID ve složení léčiva theraflex-advance pomáhá zvyšovat rozsah pohybu kloubů a snižovat ranní tuhost kloubů a páteře. Je třeba poznamenat, že podle R.J. Tallarida a kol., Přítomnost glukosaminu a ibuprofenu v theraflex-advance poskytuje synergismus ohledně analgetického účinku posledně jmenovaného. Kromě toho je analgetický účinek kombinace glukosaminu/ibuprofenu poskytován 2,4krát nižší dávkou ibuprofenu.
Po úlevě od bolesti je racionální přejít na užívání léku teraflex, který obsahuje aktivní složky chondroitin a glukosamin. Teraflex je odebrán 1 tobolka 3krát denně. Během prvních tří týdnů a 1 kapsle dvakrát denně. v příštích třech týdnech.
Převážná většina pacientů, kteří užívají theraflex, zažívá pozitivní dynamiku ve formě úlevy od bolesti a snížení neurologických symptomů. Lék byl dobře tolerován pacienty, nebyly zaznamenány žádné alergické projevy. Použití teraflexu pro degenerativní onemocnění páteře je racionální, zejména u mladých pacientů, a to jak v kombinaci s NSAID, tak jako monoterapie. V kombinaci s NSAID dochází k analgetickému účinku 2krát rychlejší a potřeba terapeutických dávek NSAID se postupně snižuje.
V klinické praxi jsou pro léze periferního nervového systému, včetně léků spojených s osteochondrosou páteře, B vitamíny B, které mají neurotropický účinek, široce. Tradičně se používá metoda střídavého podávání vitamínů B1, B6 a B12, 1–2 ml. intramuskulárně s denní střídáním. Průběh léčby je 2–4 týdny. Mezi nevýhody této metody patří použití malých dávek léčiv, které snižují účinnost léčby a potřeba častých injekcí.
Pro diskogenní radikulopatii se používá trakční terapie: trakce (včetně pod vodou) v neurologické nemocnici. U myofasciálního syndromu se po lokálním ošetření (blokáda novokainu, zavlažování ethylchloridem, anestetickými masti) aplikuje horká komprese na svaly několik minut.
Chronická bederní bolest vertebrogenního nebo myogenního původu
V případě herniace disku se doporučuje:
- nosit tuhý korzet jako „vzpěrný pás“;
- vyhýbání se náhlým pohybům a ohýbání, omezující fyzickou aktivitu;
- Fyzikální terapie k vytvoření svalové korzety a obnovení mobility svalů;
- masáž;
- blokády Novocaine;
- reflexologie;
- Fyzioterapie: ultrazvuk, laserová terapie, tepelná terapie;
- Intramuskulární terapie vitaminu (B1, B6, B12), multivitaminy s minerálními doplňky;
- Pro paroxysmální bolest je předepsán karbamazepin.
Ošetření bez drog
Navzdory dostupnosti účinných prostředků konzervativní léčby, existenci desítek technik, někteří pacienti vyžadují chirurgickou léčbu.
Indikace chirurgické léčby jsou rozděleny na relativní a absolutní. Absolutní indikací pro chirurgickou léčbu je vývoj kaudálního syndromu, přítomnost sekvestrovaného herniovaného meziobratlového disku, syndromu těžké radikulární bolesti, která se navzdory léčbě nesnižuje. Vývoj radikulomyeloischemie také vyžaduje nouzový chirurgický zákrok, ale po prvních 12–24 hodinách se indikace chirurgického zákroku v takových případech stávají relativními, zaprvé v důsledku tvorby nevratných změn v kořenech, a za druhé, protože ve většině případů během léčby a rehabilitační měření se proces ustupuje v procesu. Stejná regresní období jsou pozorována při zpožděných operacích.
Relativní indikace zahrnují selhání konzervativní léčby a opakující se ischias. Konzervativní terapie by neměla překročit 3 měsíce po dobu trvání. a trvat nejméně 6 týdnů. Předpokládá se, že chirurgický přístup v případech akutního radikulárního syndromu a selhání konzervativní léčby je odůvodněno během prvních 3 měsíců. Po nástupu bolesti, aby se zabránilo chronickým patologickým změnám kořene. Relativní indikací jsou případy extrémně závažné bolesti syndromu, kdy je složka bolesti nahrazena zvýšením neurologického deficitu.
Mezi fyzioterapeutickými postupy se v současné době široce používá elektroforéza s proteolytickým enzymem Caripazim.
Je známo, že terapeutické fyzické výcvik a masáž jsou nedílnou součástí komplexní léčby pacientů s lézemi v páteři. Terapeutická gymnastika sleduje cíle obecného posilování těla, zvyšování účinnosti, zlepšování koordinace pohybů a zvyšování kondice. V tomto případě jsou zvláštní cvičení zaměřena na obnovení určitých motorových funkcí.


















